Pour un financement hospitalier efficace
- Introduction L’essentiel en bref | Position d’economiesuisse
- Chapter 1 Introduction
- Chapter 2 Bilan du nouveau financement hospitalier
- Chapter 3 Études INFRAS et Felder sur les contributions aux prestations d’intérêt général et les autres subventions
- Chapter 4 Une étude de Comparis compare les réglementations cantonales
- Chapter 5 Le chaînon manquant: un financement uniforme
- Chapter 6 Conclusion
- Chapter 7 Annexe: «Liste des faux-pas» des cantons dans le domaine du financement hospitalier
Introduction
Le nouveau financement hospitalier est, à ce jour, la seule réforme en profondeur de la loi sur l’assurance-maladie (LAMal). Il a été adopté le 21 décembre 2007 et est entré en force le 1er janvier 2012. L’abandon du financement de l’objet au profit du financement du sujet ne s’est pas fait sans contestation. Certains redoutaient une économicisation de la médecine et des «licenciements sanglants». Ces critiques se sont depuis largement atténuées, car ces craintes ne se sont pas vérifiées (voir chapitre «Bilan du nouveau financement hospitalier»). Pourtant, le nouveau système de financement a pratiquement fait table rase du passé dans les hôpitaux. Les cliniques ont dû revoir leur organisation et rendre leurs processus internes et leurs flux financiers transparents. Par ailleurs, des efforts ont été consentis au niveau de l’infrastructure informatique pour permettre à celle-ci de rendre compte plus fidèlement des processus.
La réforme avait pour but d’introduire un financement hospitalier transparent, axé sur les prestations. Grâce au nouveau système des forfaits par cas (Swiss-DRG), les prestations des hôpitaux peuvent être comparées entre elles. Les hôpitaux doivent chercher à se distinguer par des prestations de qualité et un bon rapport coût-utilité. Les assurés sont libres de choisir leur hôpital. Les hôpitaux s’améliorent sur la base des retours qui leur parviennent (offre-comparaison des prestations-demande). Le cas échéant, ils modifient leur offre ou disparaissent du marché. Cette évolution favorise les adaptations structurelles nécessaires. Un point essentiel de la réforme est la transparence de la qualité. La qualité des soins d’un hôpital doit pouvoir être jugée par des tiers. On s’assure ainsi que seuls les hôpitaux fournissant des prestations de qualité restent sur le marché, et non pas ceux qui proposent des traitements avantageux, mais de moins bonne qualité.
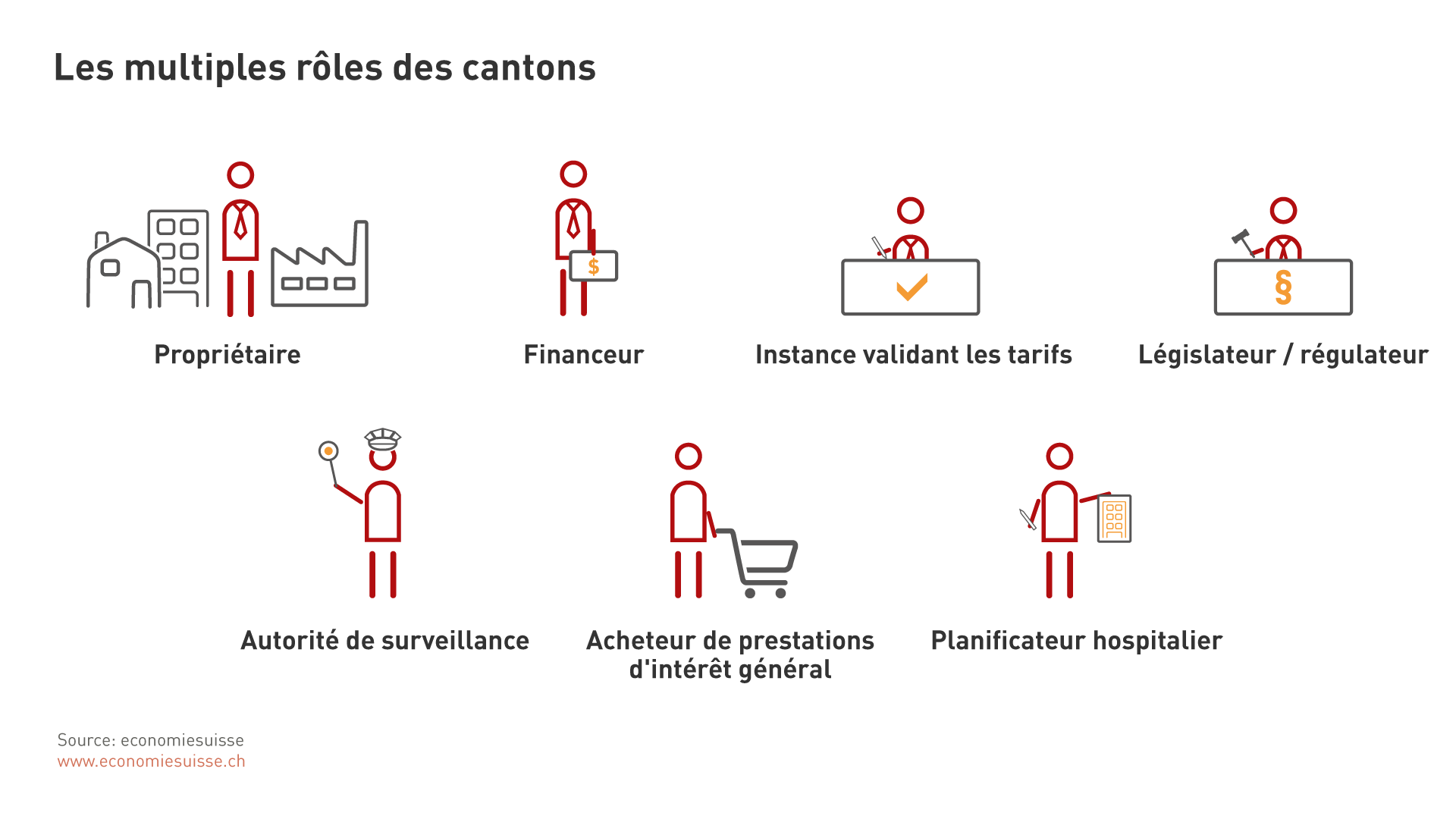
Les cantons sont responsables des soins hospitaliers. C’est donc à eux qu’incombe la mise en œuvre du financement hospitalier. Cette mise en œuvre devrait transposer les dispositions nationales sans violer l’esprit de la loi. Malheureusement, ce principe constitue aujourd’hui non pas la règle mais l’exception. La raison de cette défaillance tient au rôle multiple, mais discutable politiquement, joué par les cantons: ces derniers sont à la fois planificateurs hospitaliers, fournisseurs et financeurs de prestations ou encore arbitres en cas de litige sur les tarifs.
Les cantons établissent en particulier des listes d’hôpitaux avec lesquelles ils peuvent limiter la concurrence entre hôpitaux publics et hôpitaux privés. Il s’agit d’une question sensible. De nombreux cantons tentent en effet de faire figurer leurs propres hôpitaux sur leurs listes, sans que ceux-ci ne soient obligés de se soumettre à une comparaison de leurs prestations avec les hôpitaux privés. Beaucoup de cantons subventionnent aussi les hôpitaux publics soit de manière ouverte, soit de manière cachée par le biais des prestations d’intérêt général ou des investissements. Il leur arrive par ailleurs de favoriser leurs hôpitaux en leur confiant des mandats de prestations. Nous avons répertorié en annexe les «faux-pas» des cantons. D’autres études ont aussi montré que les cliniques privées et les hôpitaux publics ne sont pas traités sur un pied d’égalité. Seuls quelques cantons respectent strictement la législation suisse qui prévoit une égalité de traitement. Il faut que cela change rapidement pour que les avantages le nouveau financement hospitalier puissent développer pleinement ses effets positifs.
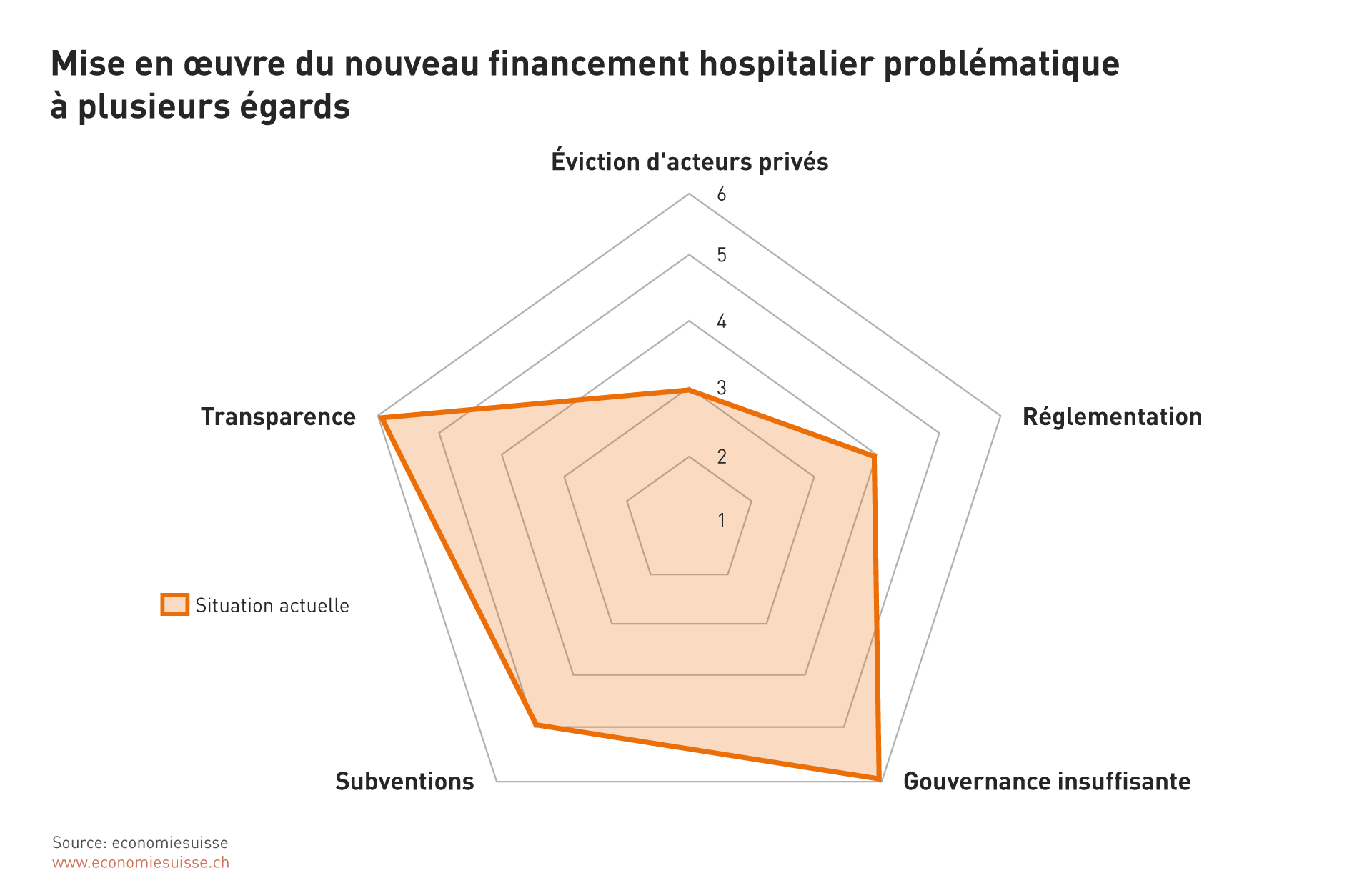
Figure 1
Les cantons doivent assurer la surveillance de leurs propres hôpitaux. D’où d’inévitables conflits d’intérêt.
Projet «État et concurrence»
La concurrence et un environnement libéral sont les éléments indispensables pour le bon déroulement des activités commerciales, l’innovation et une prospérité durable. Il est essentiel de les défendre, car une intervention étatique et un pilotage de l’activité économique par les milieux politiques peuvent facilement sembler justifiés. En décembre 2014, economiesuisse a publié un dossierpolitique «État et concurrence: laisser de la place à l’initiative privée». Ce dossier contient des orientations sur lesquelles fonder une politique économique efficace. Les éléments clés sont:
- Subsidiarité: L’État devient économiquement actif seulement à titre subsidiaire par rapport au secteur privé.
- Primauté de la concurrence: Afin que le marché fonctionne aussi librement que possible, il convient de limiter au maximum les interventions étatiques induisant des distorsions de concurrence.
- Corriger des défaillances du marché: Des interventions étatiques peuvent être justifiées, mais il importe d’évaluer leur pertinence à intervalles réguliers.
- Transparence et gouvernance: Afin d’éviter une allocation inadéquate des ressources et une mauvaise gestion, les activités étatiques doivent être transparentes et l’État doit éviter de multiplier les casquettes.
- Initiative privée: Afin de laisser plus de place à l’initiative du secteur privé, il convient de limiter l’empreinte de l’État.
Le présent dossierpolitique examine le secteur hospitalier à l’aune de ces critères. Ce secteur fait l’objet de nombreuses interventions étatiques, car au-delà de la loi fédérale sur l’assurance-maladie, chaque canton possède sa propre législation sur les hôpitaux.
Figure 2
La transparence et la gouvernance sont à améliorer.